الإرهاق في الرعاية الصحية: هل هو موجود بالفعل؟
يمكن أن يعاني الأشخاص الذين يقودون الصحة النفسية والعقلية من نقصها. اقرأ المزيد لمعرفة كل ما يتعلق بكيفية بناء قوة عاملة أكثر لياقة ذهنية، خاصة في البيئات الحرجة مثل الرعاية الصحية.
ما هو الإرهاق؟
تم تقديم الإرهاق كمفهوم من قبل المحلل النفسي الأمريكي هربرت فرويدنبرغر. وقد ربط هذا المصطلح في البداية بالإجهاد في مكان العمل الذي يعاني منه بشكل رئيسي أخصائيو الرعاية الصحية مثل الأطباء والممرضات والصيادلة (1).
ومع ذلك، لا يقتصر الأمر على هذه المهن ويمكن أن يؤثر نظريًا على أي موظف يعاني من ضائقة مزمنة ويشعر بأنه لا يستطيع مواكبة متطلبات وظيفته أو حياته.
في الآونة الأخيرة، في عام 2019، أوضحت منظمة الصحة العالمية (WHO) تعريف الاحتراق النفسي وأشارت إليه على أنه ظاهرة مهنية مرتبطة بتجربة الفرد في بيئة العمل (2).
في حين أن تعريف الاحتراق النفسي غامض، وهناك جدل حول ما إذا كانت هذه الظاهرة موجودة بالفعل، إلا أن معظمنا، في مرحلة ما من حياتنا، قد عانى من أعراض الاحتراق النفسي. من من منظور المرونة، يحدث هذا عندما نعاني أو نرتد أو ننمو. يذكر بعض الأشخاص أنهم يعانون من الإرهاق في جوانب الحياة غير العمل مثل الأبوة والأمومة والصداقات والعلاقات الرومانسية ورعاية الأطفال.
كيف يمكنني معرفة ما إذا كنت منهكاً؟
يبدو أن الخبراء أنفسهم لا يتفقون على ماهية الاحتراق النفسي أو مدى شيوعه. ومع ذلك، هناك أعراض وعوامل خطر، والتي نستكشفها أدناه.

الأعراض
بشكل عام، يتجلى الاحتراق النفسي في ثلاث خصائص رئيسية: السلبية والتهكم، والإنهاك العاطفي، وانخفاض الإنتاجية المهنية.
وغني عن القول أن هذه السمات غالبًا ما تكون مصحوبة بمضاعفات صحية نفسية وجسدية مثل
- الحموضة المعوية وأعراض الجهاز الهضمي
- الصداع والإرهاق
- احتمال تعاطي الطعام والكحول والمخدرات.
يعد التعرف على هذه الإشارات خطوة أقرب إلى التعرف بشكل أفضل على ما إذا كان ضغط العمل يؤثر سلبًا على أسلوب حياتك أم لا.
عوامل الخطر (3)
يساهم التفاعل بين عدة عوامل بيئية في حياة الفرد وحالته النفسية في خطر إصابته بالاحتراق النفسي في مكان العمل. وتشمل بعض عوامل الخطر هذه ما يلي:
الافتقار إلى السيطرة والاستقلالية الوظيفية
وكلما قلت المرونة التي يتمتع بها الموظف في اتخاذ القرارات المتعلقة بمكان العمل، كلما أصبحت البيئة المحيطة به أكثر إرهاقاً. على سبيل المثال، فإن الشخص الذي يتعامل مع حالات الطوارئ، خاصة في قطاع الرعاية الصحية، لديه سيطرة محدودة على ساعات العمل والجداول الزمنية والمهام والمهام والواجبات.
قد يزيد ذلك من مشاعر العجز واليأس لدى العامل.
متطلبات الوظيفة العالية
تتأثر الصحة النفسية لأي موظف بشكل كبير عند الجمع بين المشاعر السلبية وعبء العمل الذي لا يمكن السيطرة عليه أو البيئة غير الآمنة نفسياً.
تضع الوظائف ذات المتطلبات العالية، سواء كانت ساعات العمل الطويلة أو المهام المكثفة والشاقة، الكثير من الضغط على الموظف. ومن دون تحقيق التوازن بين الأداء والرعاية (انظر التقرير العالمي لعام 2022)، فمن المرجح أن يعيش هؤلاء personnes في حالة مستمرة من القلق والإرهاق ويكونون أكثر عرضة لخطر التعرض لدوامة من الانحدار.
الافتقار إلى الدعم المعنوي
أبلغ العديد من العمال المنهكين عن نقص في التواصل أو الدعم.
بيئة العمل الصحية هي البيئة التي يوفر فيها الزملاء والمشرفون والمدراء فرص التواصل الآمن. وفي حالة عدم وجودها، قد يشعر personnes بالانفصال والعزلة والضعف، وكلها عوامل تساهم في زيادة خطر الإنهاك.
السمات الشخصية
يميل الأشخاص الذين يتمتعون بسمات شخصية محددة إلى أن يكونوا أكثر عرضة للإرهاق. وتشير دراسة أُجريت على 298 ممرضة هندية إلى أن العصابية تزيد من التعرض للإجهاد والإنهاك النفسي. كما تم الكشف عن أن الاكتئاب واضطرابات ما بعد الصدمة هي من نذر الاحتراق النفسي.
هل تغير عدد العاملين في مجال الرعاية الصحية المنقطعين عن العمل خلال العقد الماضي؟
يتزايد عدد أخصائيي الرعاية الصحية الذين يعانون من الإرهاق في جميع القطاعات ذات الصلة. وصلت مستويات الأطباء والممرضين والممرضات والمسعفين الذين يعانون من الإرهاق والاكتئاب والقلق إلى "مستويات الأزمة".
كما أشار تقرير الأكاديميات الوطنية للطب لعام 2019، فإن ما يصل إلى 60% من الأطباء المقيمين وطلاب الطب إلى جانب ما يصل إلى 54% من الممرضين والممرضات يعانون من الإرهاق والإجهاد المرتبط بالعمل (4).
الأرقام لا تكذب، فبالنظر إلى حقيقة أنه في عام 2011، بلغت نسبة الموظفين الطبيين المحترقين 46% (5)، فإن المستويات المرتفعة أصبحت مشكلة مقلقة الآن أكثر مما كانت عليه قبل عقد من الزمن.
ولفهم سبب ارتفاع عدد الحالات، من المهم النظر إليها في سياق التغيير الذي طرأ على النظم الصحية على مر السنين. وبسبب هذا التغير في الأنماط، ازدادت العوامل المذكورة أعلاه حدة.
العوامل المؤثرة على معدلات الإرهاق
إن توقعات المجتمع المتزايدة وسياسات الرعاية الطبية المحدثة تتطلب المزيد من أخصائيي الرعاية الصحية - سواء ساعات عمل أطول، أو نقص في عدد الموظفين، أو زيادة في الإدارة أو زيادة في أعباء العمل.
وهذا لا يعرقل ديناميكيات العمل العادية فحسب، بل يدفع الموظفين أيضًا إلى التفكير المفرط في كيفية تحسين أدائهم حتى لا يتخلفوا عن الركب.
علاوة على ذلك، فإن الزيادة في الطلب في البلدان الأقل تقدمًا لا تدعمها الموارد المتاحة حاليًا. ومع استمرار تزايد عدد السكان وشيخوخة السكان، هناك حاجة إلى المزيد من الأطباء وأخصائيي الرعاية الصحية. ومع ذلك، فإن إحدى المشاكل الرئيسية للعديد من تخصصات الرعاية الصحية هي محدودية القوى العاملة والموظفين الموجودين. وفي بعض البلدان، فإن عدد المهنيين لكل مريض يتم استقباله أمر مقلق للغاية.
عدد أقل من الأشخاص الذين يعملون يعني المزيد من العمل لأولئك الذين يعملون.
كل هذه العوامل تعطل التوازن الصحي بين العمل والحياة الشخصية للموظفين من خلال المطالبة ببساطة بأكثر مما يمكن للمرء تحمله. لم يعد الإرهاق صادمًا لأن معظم هؤلاء الأطباء والممرضين المرهقين بالعمل ينتهي بهم الأمر بالشعور بالاستنزاف الجسدي والذهني.
كيف أثرت الجائحة على العاملين في مجال الرعاية الصحية؟
عندما ظهرت جائحة كوفيد-19 في عام 2020، ومع ارتفاع عدد الوفيات والمرضى المصابين بأمراض خطيرة بشكل كبير، اعتمدنا جميعًا على العاملين في مجال الرعاية الصحية لتقديم المساعدة والراحة والدعم.
نحن لا نتحدث بما فيه الكفاية عن جميع التحديات التي كان على الأطباء والممرضات مواجهتها للتكيف بسرعة والاستمرار في تقديم أفضل رعاية لهؤلاء المرضى.
إن وضعنا في الصفوف الأمامية لهذه الأزمة الصحية العالمية أثر على نظام الرعاية الصحية ككل، وكذلك على الصحة النفسية للممارسين على المستوى الفردي.
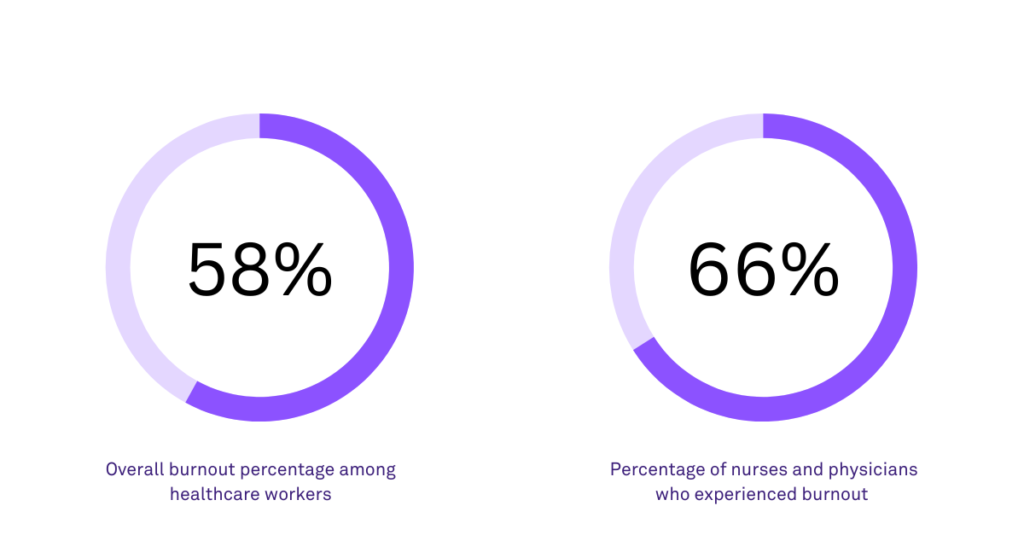
وفقًا لدراسات حديثة، بلغ معدل انتشار الاحتراق النفسي بشكل عام بين العاملين في مجال الرعاية الصحية 58%. وعلى وجه التحديد، تشير التقارير إلى أن 66% من الممرضين والأطباء عانوا من الاحتراق النفسي أثناء الجائحة(6).
هذه الإحصائيات ليست مفاجئة على الإطلاق.
لا يتعين على هؤلاء الموظفين التعامل مع المستويات المرتفعة من نقص الموظفين وعدم اليقين والقيود المفروضة على معدات الحماية فحسب، بل يتعين عليهم أيضًا التعامل مع خوفهم من الإصابة بالعدوى ونقل الفيروس إلى عائلاتهم.
كما هو الحال مع أي حالة طارئة، نتوقع أن يكون العاملون في الخطوط الأمامية للرعاية الصحية على أهبة الاستعداد لتقديم المساعدة، ولكن هذه المرة، لم تكن هناك سابقة للتعامل مع زيادة الطلب على المرضى في مثل هذه الفترة القصيرة.
وهذا يضع ضغطاً هائلاً على الموظفين، الذين أصبحوا الآن أكثر عرضة لخطر الإرهاق والإجهاد النفسي.
وهذا ما يعكسه مسح مؤسسة الأطباء لعام 2021 للأطباء الأمريكيين (7)، والدراسة الأخيرة التي أجراها المجلس الدولي للممرضات (8)، وغيرها من التحليلات التجميعية المقطعية (9،10).
إليك بعض الإحصاءات المقلقة من تقاريرهم:
- وبسبب كوفيد-19، عانى حوالي 57% من الأطباء من نوبات من القلق والغضب والبكاء غير المبرر بسبب كوفيد-19.
- خلال الجائحة، وصلت المعدلات العالمية للإرهاق بين الممرضين والممرضات إلى 80٪.
- 46% من الأطباء السريريين عانوا من العزلة أو الانعزال عن الآخرين.
- مقارنة بـ 30٪ في عام 2020، عانى 34٪ من الأطباء من شعور غير مبرر باليأس.
- عانى 24.83% و44.09% من العاملين في مجال الرعاية الصحية من الاكتئاب واضطرابات النوم على التوالي.
تكمن المشكلة الحقيقية في حقيقة أن المهنيين في قطاع الرعاية الصحية يميلون إلى التغاضي عن هذه المشاكل النفسية بسبب الخوف من التأثير على حياتهم المهنية.
على الرغم من أن معظمهم يعترفون بتدهور صحتهم النفسية، إلا أن 14% منهم فقط هم من يسعون بنشاط للحصول على الرعاية الطبية والمساعدة المهنية (11).
كيف يؤثر الإرهاق على مكان العمل والموظفين؟ قصة من منظور مختلف.
بالمقارنة مع المهن الأخرى، من الواضح أن الأطباء والممرضين والمسعفين الآخرين لديهم على الأقل ضعف خطر الاحتراق الوظيفي.
وينتج عن ذلك بلا شك اختلالات سلوكية وتشوهات عاطفية. ويميل الإنهاك إلى الظهور بشكل سلبي في صورة مشاعر عدم الرضا عن التوازن بين العمل والحياة الشخصية، والإرهاق، وانخفاض الإنجاز الشخصي أو المهني.
لنلقِ نظرة أعمق على الجوانب المختلفة التي يتأثر بها الاحتراق الوظيفي في مجال الرعاية الصحية.
المستوى الشخصي
تتمثل النتيجة الأكثر وضوحًا لإنهاك الطبيب أو الممرض في انخفاض الإنتاجية. ويلجأ البعض إلى تعاطي المخدرات، ويتخذون مواقف سلبية تجاه زملائهم، ويقطعون علاقاتهم، ويفكرون في النهاية في الانتحار.
وقد أدى ارتفاع مستوى التغيب عن العمل الذي يعاني منه أخصائيو الرعاية الصحية إلى زيادة حالات التغيب عن العمل أو التقاعد المبكر. وهذا يعرض استمرارية إدارة المرضى ورعايتهم للخطر.
تتنبأ منظمة الصحة العالمية (WHO) بزيادة النقص في عدد العاملين في المستشفيات ليصل إلى حوالي 15 مليون موظف بحلول عام 2030 (12). ويصبح التوظيف ودوران الموظفين ضرورياً لسد الثغرات الناشئة في الإنتاجية.

المستوى التنظيمي/مستوى المرضى
من المهم الإشارة إلى أنه عندما يعاني personnes يعاني النظام بأكمله أيضًا.
تكون المخاطر أكبر في مجال الرعاية الصحية، حيث يرتبط الأداء الوظيفي ارتباطًا وثيقًا برضا المرضى وجودة الرعاية بشكل عام. لا بد أن تحدث أخطاء طبية، خاصةً عندما يكون مقدمو الرعاية الصحية مرهقين ذهنيًا وجسديًا.
الضغط النفسي يجعلك أقل عرضة للامتثال للوائح الصحة والسلامة مما يعرض المستشفى والموظفين لخطر الوقوع في دعاوى قانونية بسبب سوء الممارسة.
ما الذي يمكن فعله لمكافحة إرهاق الموظفين؟
إن الحد من الإرهاق في العمل ليس بالمهمة السهلة. ومن الواضح الآن أن معالجة المشكلة على مستوى الأطباء الفرديين فقط لن تحل المشكلة.
ستحتاج استراتيجية التدخل الأكثر نجاحًا إلى إشراك كل من الفرد والمؤسسة أو المنظمة. ولنبدأ بالنهج الأكثر مباشرة (13،14).
التدخلات القائمة على الموظفين
لقد تم اختبار مجموعة متنوعة من استراتيجيات العافية واليقظة الذهنية على مر السنين لمساعدة الأطباء على التعامل بشكل أفضل مع الإرهاق وتحسين التوازن بين العمل والحياة. وقد تضمنت أكثرها نجاحًا حتى الآن دائمًا شكلاً من أشكال العلاج السلوكي المعرفي.
1. التركيز على تحسين العلاقات
وصلات الشفاء هو مصطلح اقترحه لأول مرة الدكتور بلفور ماونت، الذي لاحظ مع زملائه أن المرضى المنعزلين والمنفصلين عن العالم الخارجي يميلون إلى التعرض لمستويات أعلى من الكرب واليأس والمعاناة (15).
وبالنظر إلى أن معظم مرضى الاحتراق النفسي يعيشون أيضًا في حالة من اليأس والضيق، فمن الآمن أن نفترض أن العلاقات الصحية مع الذات الداخلية والأشخاص من حولهم ستولد الشفاء بمعنى ما.
ومن هنا يجب على الأطباء والممرضين والممرضات إعطاء الأولوية لقضاء المزيد من الوقت مع العائلة والأشخاص المهمين والأصدقاء خارج مكان العمل. وخلال ساعات العمل، قد يكون من الجيد إنشاء روابط صحية مع زملائهم وزميلاتهم في العمل.
عالج تلك الروابط المقطوعة وحافظ على السلام الداخلي والخارجي من خلال العلاقات المتينة.
2. أنشطة اليقظة الذهنية والرعاية الذاتية
الوعي الذاتي هو الخطوة الأولى نحو حل المشكلة. وبمجرد تحديد مصدر الإنهاك، من المهم بعد ذلك استثمار الوقت في البحث عن الممارسات التي تقلل من الإنهاك أو تقضي عليه. الأمر ليس معقدًا؛ فقد تكون هذه الممارسات بسيطة مثل الأنشطة اليومية أو تغييرات صغيرة في روتينك اليومي. يجب أن يكون اكتساب الصفاء الذهني أولوية لكل من يعمل في بيئات عالية الضغط.
احصلي على المزيد من النوم، وتناولي الطعام بشكل أفضل، ومارسي الرياضة، وإذا شعرتِ بأنك لا تستطيعين تحمل العبء الجسدي أو النفسي، اطلبي استشارة متخصصة.
هناك تدخل قوي للغاية وبروتوكولي يحظى بالاهتمام وهو "الحد من التوتر القائم على اليقظة الذهنية". وكما يستلزم الاسم، فإن هذه الاستراتيجية عبارة عن 8 جلسات أسبوعية تتمحور حول تقنيات تخفيف التوتر والتدريب على اليقظة الذهنية.
تساعد هذه التقنية في بناء طرق صحية جديدة لإدراك حالات القلق من خلال تمكين أخذ المنظور من خلال تمكين أخذ المنظور، وتساعد هذه التقنية في بناء طرق صحية جديدة لإدراك حالات القلق. وتدعم البيانات المتعلقة بالحد من الإجهاد القائم على اليقظة الذهنية الفوائد المكتسبة من حيث الوقاية من الإرهاق والحد منه (16).
التدخلات القائمة على التنظيم
لدعم الرفاهية المثلى بين موظفي العمل، يجب على المنظمة أو المؤسسة أن تؤدي دورها بشكل صحيح من خلال الاعتراف أولاً بوجود مشكلة ووضع استراتيجية خاصة بها لخلق بيئة عمل داعمة وأكثر صحة.
يمكن أن تتضمن الحلول توفير المزيد من الاستقلالية والتحكم في العمل، وضمان المزيد من المرونة في الجداول الزمنية، وكسر الوصمات المتعلقة بالصحة النفسية. تُظهر التدخلات مثلالتدريب الدقيق Resilience Institute تحولات متسقة وجذرية في المرونة التنظيمية، بما في ذلك بين العاملين في مجال الرعاية الصحية.
في عام 2017، صمم شانافيلت ونوزوورثي تدخلاً قائماً على الأدلة من 9 خطوات لمساعدة المؤسسات على تقليل مستويات الإرهاق لدى الموظفين (17). لتلخيصها:
1. بذل الجهد في قياس رفاهية الموظفين بانتظام للاعتراف بالإرهاق وتقييمه كمشكلة حقيقية. هناك الكثير من تطبيقات التقييم الذاتي التي تساعدك على MESURER نسبة المرونة لديك وتزويدك بالنصائح لتحسين نمط حياتك وفقًا لذلك.
2. الحد من مستوى علاقات العمل السامة من خلال تعزيز السلوك القيادي الصحي.
3. جعل تحسينات النظام والتدخلات أقل عمومية وأكثر استهدافا للمشكلة الفعلية المكتشفة. وفي بعض الأحيان، يكون التأثير المحلي الأقصى في كل قسم هو الأكثر فعالية.
4. تقديم الدعم من خلال تعزيز المناقشات الإيجابية والبناءة وزرع مجتمع صحي en milieu professionnel.
5. استخدم بحكمة المكافآت والحوافز التي تدفع الموظفين إلى العمل الجماعي نحو هدف مشترك.
6. مواءمة قيم المنظمة بشكل أفضل مع ثقافة عمل صحية وتعاونية.
7. تعزيز التوازن بين العمل والحياة من خلال تعزيز البيئات المرنة والصديقة للأسرة en milieu professionnel.
8. إتاحة الفرصة لتعزيز الرعاية الذاتية وتوفير الأنشطة التي تحسن اللياقة الذهنية وتنظيم المشاعر والمرونة.
9. توليد اكتشافات علمية قوية قائمة على الأدلة من خلال تيسير وتمويل العلوم داخل المؤسسة. ويمكن بعد ذلك تنفيذ الاكتشافات داخل المؤسسة لتعزيز مشاركة الموظفين والحد من الإرهاق.
10. الخطوة الأخيرة، هي مساعدة أي زميل يعاني من الإرهاق والتأكد من عودته إلى مكان العمل بعقلية سليمة. باتباع هذه الخطوات، تأكد من أن موظفيك سيعودون إلى العمل بطريقة سليمة بعد الإنهاك.
الملخص
يمثل الإرهاق في أنظمة الرعاية الصحية مصدر قلق بالغ. عندما يصاب مقدمو الرعاية بالإرهاق، فإن رفاهيتهم ليست الشيء الوحيد الذي يتأثر. بل يشمل المتضررون الزملاء وأفراد الأسرة والأصدقاء، ولكن في الغالب المرضى.
يعد تطوير استراتيجيات المرونة الفردية والمؤسسية خطوة في الاتجاه الصحيح. ينبغي على القادة أن يضعوا نماذج لإيقاعات يومية تقدم الأداء بعناية وأن يطبقوها.
يستنزف الإرهاق - أي الضيق الجسدي والعاطفي والعقلي - الحيوية والنشاط، ولكن الرعاية الذاتية المستمرة واليقظة الذهنية وبيئة العمل المناسبة تتيح لك التعافي السريع.
المصادر:
1. الاكتئاب: ما هو الاحتراق النفسي؟ [الإنترنت]. InformedHealth.org [الإنترنت]. معهد الجودة والكفاءة في الرعاية الصحية (IQWiG)؛ 2020 [تم الاستشهاد به في 2022 أكتوبر 14]. متاح من: https://www.ncbi.nlm.nih.gov/books/NBK279286/
2. التصنيف الدولي للأمراض ICD-11 لإحصاءات الوفيات والمراضة [الإنترنت]. [تم الاستشهاد به في 2022 أكتوبر 14]. متاح من: https://icd.who.int/browse11/l-m/en#/http://id.who.int/icd/entity/129180281
3. Lucas G, Colson S, Boyer L, Inthavong K, Haller PH, Lancon C, et al. عوامل خطر الإصابة بالإرهاق والاكتئاب لدى العاملين في مجال الرعاية الصحية: بروتوكول الدراسة الوطنية AMADEUS. L'Encéphale. 2022 يونيو 1؛ 48(3):247-53.
4. اللجنة المعنية بمناهج النظم لتحسين رعاية المرضى من خلال دعم رفاهية الأطباء، الأكاديمية الوطنية للطب، الأكاديميات الوطنية للعلوم والهندسة والطب. اتخاذ إجراءات ضد إرهاق الأطباء السريريين: نهج النظم للرفاهية المهنية [الإنترنت]. واشنطن العاصمة: مطبعة الأكاديميات الوطنية؛ 2019 [تم الاستشهاد به في 14 أكتوبر 2022]. متاح من: https://www.nap.edu/catalog/25521
5. Shanafelt TD, Hasan O, Dyrbye LN, Sinsky C, Satele D, Sloan J, et al. Changes in Burnout and Satisfaction with Work-Life Balance in Physicians and the General US Working Population between 2011 and 2014. Mayo Clinic Proc. 2015 ديسمبر؛ 90(12):1600-13.
6. Ghahramani S, Lankarani KB, Yousefi M, Heydari K, Shahabi S, Azmand S. A systematic Review and Meta-Analysis of Burnout among Healthcare Workout during COVID-19. Front Psychiatry. 2021 نوفمبر 10؛ 12:758849.
7. مؤسسة الأطباء 2021 استبيان الأطباء 2021: إصدار تأثير كوفيد-19: بعد مرور عام [الإنترنت]. مؤسسة الأطباء. [تم الاستشهاد به في 2022 أكتوبر 14]. متاح من: https://physiciansfoundation.org/physician-and-patient-surveys/the-physicians-foundation-2021-physician-survey/
8. تأثير كوفيد-19: الممرضات في العالم يواجهن صدمة جماعية وخطرًا مباشرًا على المهنة ومستقبل أنظمتنا الصحية [الإنترنت]. ICN - المجلس الدولي للممرضات. [تم الاستشهاد به في 2022 أكتوبر 14]. متاح من: https://www.icn.ch/news/covid-19-effect-worlds-nurses-facing-mass-trauma-immediate-danger-profession-and-future-our
9. Marvaldi M, Mallet J, Dubertret C, Moro MR, Guessoum SB. القلق والاكتئاب والاضطرابات المرتبطة بالصدمات واضطرابات النوم بين العاملين في مجال الرعاية الصحية أثناء جائحة كوفيد-19: مراجعة منهجية وتحليل تلوي. Neurosci Biobehav Rev. 2021 يوليو 1 ؛ 126:252-64.
10. صهبي أ، نجاتي زرنقي ب، مؤيدي س، يوسفي ك، توريس م، جوليتاليب م. انتشار القلق والاكتئاب بين العاملين في مجال الرعاية الصحية خلال جائحة كوفيد-19: مراجعة شاملة للتحليلات الوصفية. Prog Neuropsychopharmacol Biol Psychiatry. 2021 أبريل 20 ؛ 107:110247.
11. Leo CG, Sabina S, Tumolo MR, Bodini A, Ponzini G, Sabato E, et al. Burnout بين العاملين في مجال الرعاية الصحية في عصر كوفيد 19: مراجعة للأدبيات الموجودة. Front Public Health [الإنترنت]. 2021 [تم الاستشهاد به في 2022 أكتوبر 14]؛ 9. متاح من: https://www.frontiersin.org/articles/10.3389/fpubh.2021.750529
12. القوى العاملة في مجال الصحة [الإنترنت]. [تم الاستشهاد به في 2022 أكتوبر 14]. متاح من: https://www.who.int/health-topics/health-workforce
13. McFarland DC, Hlubocky F. Therapeutic Strategies to the Treatment to Tackle Burnout and Emotional exhaustion in Frontline Medical Staff: مراجعة سردية. Psychol Res Behaviour Manag. 2021 سبتمبر 15؛ 14:1429-36.
14. De Hert S. Burnout in Healthcare Workers: الانتشار والتأثير والاستراتيجيات الوقائية. Local Reg Anesth. 2020 أكتوبر 28؛ 13:171-83.
15. Mount BM, Boston PH, Cohen SR. شفاء الروابط: حول الانتقال من المعاناة إلى الإحساس بالرفاهية. J Pain Symptom Manage. 2007 أبريل 1؛ 33(4):372-88.
16. Kriakous SA, Elliott KA, Lamers C, Owen R. The Effectiveness of Mindfulness-Based Stress Reduction-Based Stress Reduction on the Psychological Functioning of Healthcare Professionals: a systematic Review. اليقظة الذهنية. 2021;12(1):1-28.
17. Shanafelt TD, Noseworthy JH. القيادة التنفيذية ورفاهية الطبيب: تسع استراتيجيات تنظيمية لتعزيز المشاركة وتقليل الإرهاق. Mayo Clinic Proc. 2017 يناير 1؛ 92(1):129-46.

